
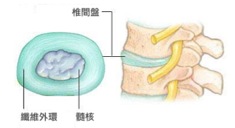
椎間盤的構造
脊椎和椎間盤的退化
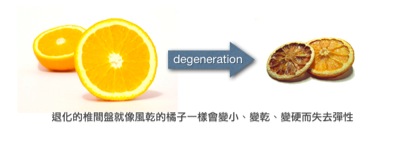
在小孩子的時候,髓核裡有許多具有分裂及分化能力的細胞,可以不斷製造新細胞和髓核讓椎間盤維持正常的功能,但隨著年齡漸漸增長,椎間盤就會慢慢退化(從30歲開始),髓核裡的細胞就會慢慢凋亡而無法製造新髓核,內含的水分含量就會漸漸減少、縮水,同時喪失其承受形變的彈性,就像水分飽滿的新鮮橘子在風乾了之後就會變小、變乾、變硬一樣;不僅如此,纖維外環的包覆性也會隨著脊椎退化而減弱。還好,在正常的情況下,脊椎退化的速度相當緩慢,很少讓人察覺,在退化的過程中身體的各種組織也跟著慢慢適應,所以很少引起症狀,頂多偶而造成腰痠背痛的不舒服而已。退化 (degeneration) 的定義其實相當廣泛,正常老化的過程會導致組織退化,一次重大的傷害或不斷累積的小傷害也會造成組織退化,組織失去營養也會漸漸退化,所以退化並不是老人家的同義詞。
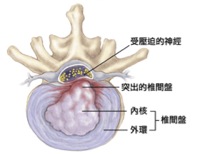
什麼是椎間盤突出?
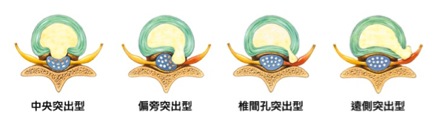
椎間盤突出有哪些類型?
椎間盤突出依突出部位的不同會壓迫到不同的神經根,所引發的症狀也不相同,分為中央突出型 (central)、偏旁突出型 (paramedian)、椎間孔突出型 (foraminal)、遠側突出型 (far-lateral)及脫疝型 (sequestrated) 等。若突出的程度不大,神經根受壓迫的情形就不致於太嚴重,或許也不一定有症狀,旦若本身原本就有椎管狹窄的情形,一點點的突出就可能引起相當嚴重的症狀。一般而言,因為脊椎神經根的解剖構造的關係,前兩型的椎間盤突出較易壓迫下一個椎節的神經根,中間兩型較易壓迫同一節的神經根,而最後一型則因脫疝的髓核可能到處移行,所以壓迫的神經根較不易預測;若突出的程度相當大,兩側的神經根都可能因而受到壓迫。
椎間盤突出有哪些症狀?
椎間盤突出的症狀相當多樣化,若纖維外環沒有被撐破,上面的神經纖維會因為承受不正常的壓力及局部的發炎反應引發明顯的下背痛;若突出的椎間盤造成神經根的壓迫,那就會引發相對神經根的神經症狀,包括坐骨神經痛、感覺功能異常、運動功能異常以及闊約肌功能障礙等。有些人會先經歷嚴重的下背痛,等到纖維外環被撐破,髓核破出後外環壓力減小,下背痛反而減緩,但取而代之的卻是更為難受的坐骨神經痛及其他神經症狀。
椎間盤突出如何診斷?
大多數的椎間盤突出都是突發的,典型的病史為三十到四十歲左右的男性,平常可能就有輕微腰痠背痛的經驗,在勉強搬重物、彎腰、或是久坐突然站起後,突然出現明顯的下背痛,跟著坐骨神經痛及其他神經症狀也陸續出現,讓患者痛到無法動彈,躺在床上動也不敢動,這樣的病人通常都是由救護車送到醫院急診處的。但有些病人的表現較不典型,以慢性的下背痛及坐骨神經痛來表現。
在診斷上,若病人的表現相當典型,診斷就不難了。身體檢查除了進一步確定疼痛的部位及神經症狀的嚴重程度外,直抬腿試驗
(straight leg raising test, SLRT) 陽性可以證明神經根受到明顯的壓迫,若交叉直抬腿試驗
(crossing leg SLRT)
也是陽性,那就更可以確定了。在鑑別診斷上,要排除髖關節或膝關節疾患以及其他可能造成神經症狀的毛病的可能性,如脊椎內腫瘤、膿瘍、坐骨神經炎以及梨狀肌症候群等。
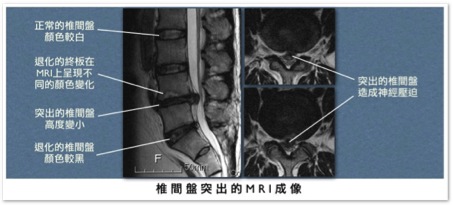
X光照相除了可能看到椎間距離減小或輕微的脊椎退化之外,因看不到椎間盤,並不能作為確診的依據。電腦斷層掃描
(computed tomography, CT) 或核磁共振造影 (magnetic resonance
imaging, MRI)
才可清楚看到突出的椎間盤,並評估神經根受壓迫的程度。兩種檢查各有優缺點,孰優孰劣在文獻上尚未有定論,雖然各國學者都同意能同時有兩種檢查的影像分析是最好的選擇(美、日、韓等國都是如此),但在本國有礙於中央健保局的規範,兩者只能擇一進行;本人較偏好核磁共振造影,因其對脊椎內腫瘤、膿瘍等嚴重疾病的鑑別率遠較電腦斷層高。
治療的建議
治療上必須看症狀的嚴重度和脊椎退化的程度來考量。若症狀嚴重(如嚴重的下背痛,嚴重的神經症狀)或合併有闊約肌功能障礙,應該手術治療,經突出的椎間盤予以切除來減緩神經根所受到的壓迫,以免導致無法回復的神經損傷。若是症狀輕微、年紀又輕、核磁共振造影顯示退化不嚴重者,基於椎間盤仍保有彈性的考量,應積極復健至少三個月,若症狀仍持續,表示保守治療成功機會不大,這時應該考慮手術治療。若是年紀較大者(四十歲以上),基於椎間盤退化的程度較為嚴重,復健治療成功的機會就小得多了,即便如此,若症狀輕微,仍鼓勵嘗試保守治療三個月,若症狀持續或惡化,再考慮手術治療。
保守性治療
保守性治療包括服用非類固醇類消炎止痛藥 (non-steroid anti-inflammatory drug,
NSAID)來減緩神經周邊的發炎反應及疼痛,服用肌肉鬆弛劑來緩解因疼痛引起的肌肉緊繃;醫師有時也會加上輕微的抗憂鬱藥物,可以提高對疼痛控制的效果;若坐骨神經痛非常厲害,口服短期的低劑量類固醇(約五到七天)可以有不錯的效果,也不至於引發類固醇的副作用。此外,必須尋求復健科醫師的幫忙,電療、熱敷、腰部牽引都是常用的治療方法。對於症狀持續又不願意手術或因身體狀況無法接受手術及麻醉者,可以嘗試在脊髓硬膜外注射類固醇,有些病人因此得到相當程度的緩解。
手術治療
手術治療椎間盤突出源起於西元1934年,當時影像醫學不發達,醫師只能從病人臨床上的症狀來判斷,因無法在術前確定施行手術的椎節,所以手術傷口都很大(至少8到10公分左右)。雖然切除突出的椎間盤後能有效解決病人的症狀,但也留下許多手術本身所引起的後遺症,如嚴重的傷口疼痛、術後背部肌肉纖維化、肌肉無力、僵硬等,術後也必須穿著約三個月左右的背架保護。
西元1977年之後導入了手術用顯微鏡,手術野變得明亮且清晰,不論是突出的椎間盤還是重要的神經組織都可以看得很清楚,不但手術成功率增加,神經組織受傷的機會也大大減小,有效的提升了手術的安全性。顯微椎間盤切除手術
(microscopic diskectomy)
的傷口雖然較小,但手術的方法基本上並沒有改變,周邊組織的破壞還是相當大,所以上述的各種併發症仍然無法解決。
近年來,為了解決傳統手術面臨的瓶頸,微創性手術應運而生。西元1997年,歐洲人發展了一套新的系統,導入了內視鏡的應用,稱之為微創內視鏡椎間盤切除術
(microendocopic diskectomy,
MED),結合光纖內視鏡極微創器械的優點,有效的將傷口縮小到1.6公分,透過光纖內視鏡可以清楚的看到突出的椎間盤及受壓迫的神經組織,手術過程只是利用套管將肌肉組織推開而非剝離,所以不但可以有效保留其原有的功能,也可以大大減少術後傷口的疼痛並加快病人恢復的時程。這樣的手術方法很快就發展到美、日等國家,在許多前輩的努力下,微創內視鏡椎間盤切除術已經成為一個有效又安全的手術。我在西元2005年前往日本學習,同年11月進行第一例手術,至今已累積超過100例之臨床經驗,手術效果相當良好,值得推廣。